El tratamiento de las enfermedades fúngicas debe realizarse bajo la supervisión de un dermatólogo. Los agentes antimicóticos seleccionados incorrectamente solo pueden conducir a una mejora temporal sin curar la enfermedad en sí.
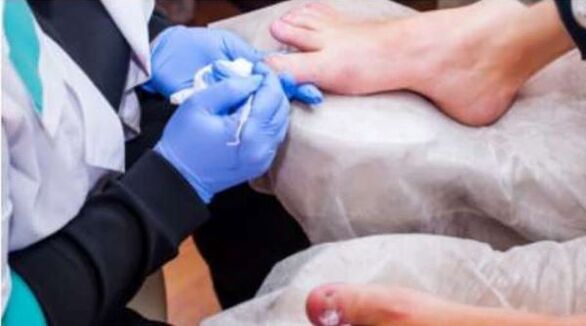
El tratamiento de las enfermedades fúngicas debe realizarse bajo la supervisión de un dermatólogo. En el caso de la automedicación, los agentes antimicóticos seleccionados incorrectamente sólo pueden conducir a una mejora temporal sin curar la enfermedad en sí.
Al elegir un método de tratamiento, es necesario tener en cuenta el área y la forma de la lesión, el grado de prevalencia del hongo, la presencia de enfermedades concomitantes y la edad del paciente.
Los medicamentos antimicóticos se dividen en dos tipos: para uso externo e interno. Los remedios externos en sí son efectivos solo en las primeras etapas de la enfermedad, luego el tratamiento debe ser integral: el hongo debe afectar tanto desde el exterior como desde el interior.
Preparaciones internas
Para un tratamiento exitoso y seguro de las enfermedades fúngicas con medicamentos antimicóticos internos, es aconsejable seguir ciertas reglas:
- El diagnóstico debe ser confirmado por un médico.
- Durante el tratamiento con fármacos antimicóticos internos, es aconsejable limitar la ingesta de otros medicamentos, a excepción de los vitales.
- Los medicamentos deben usarse bajo la supervisión de un médico durante un tiempo prolongado hasta que el hongo desaparezca por completo.
- Los exámenes de control deben realizarse inicialmente una vez cada 2 semanas y luego una vez al mes. Raspado de control: 6 meses después del final del tratamiento. Si se detecta un hongo, es necesario un segundo tratamiento.
Actualmente, los dermatólogos consideran que la terapia de pulsos es el método de tratamiento más eficaz y seguro: tomar medicamentos a intervalos prolongados. En algunos casos, se prescribe un tratamiento de 1 semana, seguido de un descanso de 3 semanas y luego un nuevo tratamiento de siete días. Durante la administración, el medicamento se acumula en el cuerpo y en las semanas siguientes continúa combatiendo activamente la infección.
El curso completo de la terapia suele durar tres meses. Sin embargo, una vez finalizado, el medicamento continúa actuando durante un año, protegiendo contra la reaparición del hongo. Esta técnica, por un lado, permite que el cuerpo "descanse" de la ingesta de medicamentos, por otro lado, no excluye la posibilidad de tomar otros fármacos, incluidos antibióticos. Además, el riesgo de recaída se reduce significativamente.
Preparaciones externas
Cuando las uñas se ven afectadas, no solo se utilizan medicamentos internos, sino también medicamentos tópicos: esmaltes de uñas, apósitos y ungüentos despegables (queratolíticos).
Como barnices antimicóticos se utilizan loceryl y batrafen al 5%, que pueden penetrar en las capas profundas de la uña y el lecho ungueal. Los barnices se aplican a la uña cortada desde arriba (las áreas de la superficie afectada de la uña se pueden eliminar con una lima de uñas incluida con el barniz), se limpian y se desengrasan (por ejemplo, con alcohol).
Además, se pueden utilizar ungüentos y apósitos queratolíticos para eliminar la zona afectada de la uña. Estos productos suavizan la uña, por lo que se elimina fácil y sin dolor de la superficie del lecho ungueal. Los parches utilizados actualmente contienen urea o ácido salicílico como componente queratolítico. A veces se añade al parche un antiséptico (quinozol, yodo) o un agente antifúngico local, como ketoconazol.
Se aplica un parche queratolítico a la superficie de la uña y se cubre con una tirita adhesiva y una venda. Después de 2-3 días, se limpian las zonas afectadas y se vuelve a aplicar el parche. Los procedimientos se realizan diariamente hasta la eliminación completa de las uñas afectadas. La duración media del tratamiento es de 6 meses para las uñas de las manos y de 9 a 12 meses para las uñas de los pies.
Además, se produce un set especial para el tratamiento de las uñas, que incluye una pomada que tiene efectos antifúngicos y queratolíticos, un raspador de uñas y un parche.
Para las infecciones cutáneas por hongos, se utilizan cremas tópicas, por ejemplo, loceryl. La crema se aplica diariamente en las zonas afectadas. La duración media del tratamiento es de 2 a 3 semanas; en el tratamiento de los pies: hasta 6 semanas.
Tratamiento de artículos contaminados (desinfección)
Durante y después del tratamiento de una infección por hongos, es muy importante desinfectar todo aquello con lo que haya entrado en contacto el hongo. Se deben desinfectar pisos, paredes, equipamiento de baños, duchas, baños, así como los efectos personales del paciente: ropa interior, zapatos, artículos para el cuidado de la piel y las uñas.
Las paredes y el fondo de la bañera deben tratarse con una mezcla de partes iguales de detergente en polvo y lejía o cloramina, diluida hasta obtener una consistencia cremosa (el polvo debe lavarse después de 30 minutos). También puedes utilizar una solución de cloramina o lejía al 5%, o una solución de Lysol al 3%.
Se recomienda tratar los zapatos con soluciones de formaldehído (25%) o ácido acético (40%). Debes limpiar bien las plantillas y las zonas laterales de los zapatos con un hisopo humedecido. Luego coloque el tampón en la punta del zapato y coloque el zapato en una bolsa de plástico herméticamente cerrada durante 24 horas. Después de usar ácido acético o una solución de formaldehído al 25%, los zapatos se ventilan o se limpian con amoníaco para eliminar el olor.
La ropa interior, las medias, los calcetines y las medias se pueden desinfectar hirviéndolos durante 15 a 20 minutos en una solución de jabón y sodio al 2%. Luego se deben planchar con una plancha caliente.
Las tijeras para uñas se desinfectan sumergiéndolas en alcohol y luego quemándolas sobre la llama de un mechero.
Prevención
Para prevenir la infección por hongos en los pies, se recomienda seguir las siguientes reglas:
- Utilice únicamente sus propios zapatos.
- No utilice zapatos ajustados, que retienen un ambiente húmedo y exponen la piel y las uñas a fricciones y microtraumatismos.
- Cuida tus zapatos; Los zapatos deben secarse bien después de usarlos.
- A las personas que visitan con frecuencia saunas, piscinas, baños, deportes y gimnasios se les recomienda utilizar agentes antifúngicos tópicos (ungüentos, cremas, barnices).
- Evite las alfombras porosas en el baño: son difíciles de lavar y, por lo tanto, sirven como un excelente refugio para una variedad de microorganismos, incluidos los hongos.




















